SCHLAGANFALL
Ein Schlaganfall (Apoplexia cerebri) ist eine plötzliche "schlagartige" Funktionsstörung des Gehirns.
WAS IST EIN SCHLAGANFALL?

Ein Schlaganfall (Apoplexia cerebri) ist eine plötzliche "schlagartige" Funktionsstörung des Gehirns. Durch verschiedene Ursachen erhalten die Nervenzellen im Gehirn zu wenig Sauerstoff und Nährstoffe – sie sterben ab.
Es wird zwischen zwei Formen des Schlaganfalls unterschieden:
Der Hirninfarkt entsteht durch einen Gefäßverschluss und ist für ca. 80% der Schlaganfälle verantwortlich. Eine Hirnblutung hat seine Ursache in einem geplatzten Gefäß im Gehirn.
Das Risiko, einen Schlaganfall zu erleiden, steigt mit dem Alter deutlich an. Etwa 80% der Schlaganfälle erleiden Personen in einem Alter von über 60 Jahren. Durch den demografischen Wandel wächst diese Altersgruppe stetig an und wird bis zum Jahr 2050 mit knapp 40% die deutsche Bevölkerung ausmachen. Ein Schlaganfall kann in 40 von 100 Fällen innerhalb des ersten Jahres zum Tod führen und stellt damit die dritthäufigste Todesursache dar. Zudem sind viele Patienten nach einem Schlaganfall auf Pflege und Hilfsmittel angewiesen.
Werden die Schlaganfallsymptome jedoch früh genug erkannt und rechtzeitig behandelt, so lässt sich der Schaden am Gehirn unter Umständen begrenzen; teilweise können andere Regionen des Gehirns die Funktionen der ausgefallenen Bereiche übernehmen.1
EINEN SCHLAGANFALL FRÜHZEITIG ERKENNEN
Jeder Schlaganfall ist ein Notfall, der tödlich enden oder zu schweren Behinderungen führen kann. Patienten müssen deshalb so schnell wie möglich professionell versorgt werden – am besten in einem Krankenhaus mit einer speziellen Schlaganfall-Station, einer „Stroke Unit“.
Besteht ein konkreter Schlaganfall-Verdacht, ist es wichtig, immer umgehend den Rettungsdienst unter 112 zu verständigen und diesen über die Vermutung eines Schlaganfalls zu informieren. So besteht die Möglichkeit, Patienten direkt in eine Stroke Unit zu bringen. Dort steigen dann die Chancen auf eine erfolgreiche Behandlung, und Folgeschäden, wie lebenslange Behinderungen, können so vermieden werden oder geringer ausfallen.
WAS MACHT EINE STROKE UNIT?
Das Wort Stroke Unit basiert auf den englischen Begriffen für Schlaganfall („Stroke“) und Einheit („Unit). Stroke Units sind medizinische Versorgungseinrichtungen, die auf die Erstversorgung eines Schlaganfalls spezialisiert sind. Dazu gehört die ständige Überwachung der Patienten sowie die Diagnosestellung für das Einleiten von therapeutischen Maßnahmen. Zudem finden hier schon erste Rehabilitationsmaßnahmen statt. Der Aufenthalt in einer Stroke Unit beläuft sich auf ca. eine Woche. Im Anschluss werden Patienten dann auf weitere Stationen, wie die Neurologie, verlegt oder in eine Reha-Einrichtung überwiesen.1
WELCHE URSACHEN FÜHREN ZU EINEM SCHLAGANFALL?
WAS IST DER GRUND FÜR EINEN SCHLAGANFALL?
Die Durchblutungsstörungen, die bei einem Schlaganfall im Gehirn auftreten, können durch verschiedene Vorgänge ausgelöst werden:
- Wie beim Herzinfarkt können ein Blutgerinnsel, ein Fettpfropf oder Gefäßablagerungen (sogenannte Plaques) eine gehirnversorgende Arterie verschließen, die Blutzufuhr unterbrechen und bei einem eintretenden Hirninfarkt sowohl die Sauerstoff- als auch die Nährstoffversorgung erheblich beeinträchtigen. Dadurch kann es zu Ausfällen bestimmter Gehirnfunktionen kommen.
- Das Platzen oder der Einriss eines Blutgefäßes oder einer Gefäßmissbildung (Aneurysma) im Gehirn kann einen Bluterguss (Hämatom) verursachen. Dadurch entsteht Druck auf einzelne Gehirnteile, deren Funktion somit ausfällt. Ein Schlaganfall tritt auf. Risikofaktoren für eine solche Hirnblutung sind unter anderem Bluthochdruck und Hypercholesterinämie.
Symptome
WAS SIND DIE 5 WARNZEICHEN EINES SCHLAGANFALLS?
Der Schlaganfall kündigt sich oft mit ganz bestimmten Symptomen an, so dass beim plötzlichen Auftreten von Sehstörungen, Sprach- und Sprachverständnisstörungen, Taubheitsgefühlen und Lähmungsanzeichen, Schwindel mit Gangunsicherheit sowie sehr starken Kopfschmerzen immer an eine deutliche Durchblutungsstörung des Gehirn gedacht werden muss. Es besteht daher sofortiger Handlungsbedarf.
SCHLAGANFALL-SCHNELLTEST (FAST)
FAST-Test: Erste Hilfe bei Schlaganfall
WIE KÜNDIGT SICH EIN LEICHTER SCHLAGANFALL AN?
Auch bei einem „leichten“ Schlaganfall kann es zu den üblichen charakteristischen Symptomen wie plötzliche Sehstörungen, Lähmungserscheinungen, Kribbeln oder Taubheitsgefühle (meist an den Händen, Armen, Beinen oder einer Gesichtshälfte), Schwindel und Gleichgewichtsstörungen kommen. Teilweise sind diese jedoch weniger stark ausgeprägt.
Leichte Schlaganfälle können schnell abklingen und zu einer vollständigen Genesung führen. Manche Betroffenen bemerken sogar kaum oder überhaupt keine Symptome; man spricht hier von einem stillen oder auch stummen Schlaganfall. Obwohl leichte Schlaganfälle an sich keine lebensbedrohlichen Ereignisse sind, können sie das Risiko eines ernsteren Schlaganfalls in naher Zukunft erheblich erhöhen. Daher ist auch hier eine rasche und umfassende Diagnostik erforderlich.
WAS PASSIERT, WENN MAN EINEN SCHLAGANFALL HAT?
Zunächst einmal sind Leitsymptome die entscheidenden Hinweise auf einen pathologischen Prozess im Gehirn:

LÄHMUNGEN AUF EINER KÖRPERSEITE

VERKRAMPFUNGEN DER MUSKULATUR (SPASTIKEN)

SCHLUCKSTÖRUNGEN

SPRACHSTÖRUNGEN

AUFMERKSAMKEITS- UND KONZENTRATIONS-
STÖRUNGEN

SEHSTÖRUNGEN

GESTÖRTE WAHRNEHMUNG DER BETROFFENEN KÖRPERSEITE

PSYCHISCHE PROBLEME WIE DEPRESSIONEN ODER ANGSTSTÖRUNGEN
Die (unbehandelten) Folgen sind:

LÄHMUNGEN

VERKRAMPFTE MUSKULATUR (SPASTIKEN)

BEWEGUNGS- UND EMPFINDUNGSSTÖRUNGEN

SPRACH- UND SCHLUCKSTÖRUNGEN

SEHSTÖRUNGEN

BEWUSSTSEINSSTÖRUNGEN UND SCHWINDEL

AUFMERKSAMKEITS- UND GEDÄCHTNISSTÖRUNGEN

ANTRIEBSLOSIGKEIT
Denn letztlich versterben ca. 20 Prozent der Betroffenen mit einem ischämischen Schlaganfall innerhalb von 28 Tagen.
Die Statistik beweist:
Nach einem Schlaganfall ist das Risiko für einen weiteren Schlaganfall erhöht. So bekommen etwa 5 % der Patienten die einen Schlaganfall überstanden haben, innerhalb des ersten Jahres einen weiteren Schlaganfall. Aber auch andere Herz-Kreislauf-Erkrankungen wie Herzinfarkte treten häufiger bei Menschen auf, die bereits einen Schlaganfall hatten. Etwa 30 % sterben innerhalb eines Jahres an den Folgen der Erkrankung.
Risiko PFO
WAS BEDEUTET PFO?
PFO bedeutet persistierendes Foramen ovale, auf deutsch: fortbestenendes ovales Loch in der Wand zwischen den beiden Herzvorhöfen, welches sich im Normalfall nach der Geburt im Rahmen der einsetzenden Atmung des Neugeborenen verschließt.
WAS IST EIN PFO?
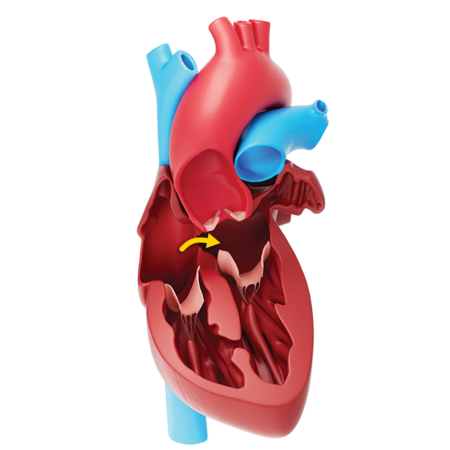
Ein offenes (persistierendes) Foramen ovale (PFO) ist eine lappenförmige Öffnung zwischen den beiden oberen Herzkammern, den Vorhöfen. Diese Öffnung lässt Blut von der rechten Herzseite auf die linke Seite fließen. Die Öffnung ist wichtig vor der Geburt, damit sauerstoffreiches Blut von der Mutter durch den Körper des Fötus zirkulieren kann, da in der Fetalzeit die Sauerstoffversorgung nicht über die Lungen des Kindes läuft.
Normalerweise formt sich das PFO nach der Geburt zu einer soliden Wand (Septum), da der Blutfluss von rechts nach links nicht mehr benötigt wird. Das PFO bleibt jedoch bei ca. 20 bis 25 % der Bevölkerung offen, es hinterlässt einen Lappen oder Tunnel, der sich bei Druckveränderungen auf der rechten Herzseite öffnen und schließen kann.
Zwar sind PFOs weit verbreitet, sie sind jedoch in der Regel nicht groß genug, um Symptome zu verursachen oder noch in der Kindheit behandelt werden zu müssen. Meist entwickeln sich erst im Erwachsenenalter leichte Symptome wie Kurzatmigkeit oder auch schwerwiegendere Symptome wie Migräne oder Schlaganfall. Allerdings liegt die Häufigkeit des PFO bei jüngeren Schlaganfallpatienten sogar bei bis zu 45%.
PFO-VERSCHLUSS
Die Behandlung eines PFO erfolgt minimalinvasiv mittels Katheter durch einen Verschluss der Öffnung zwischen den beiden Herzvorhöfen. Dazu verwendet man ein sogenanntes „Schirmchen“ oder „Occluder“. Dieses besteht aus zwei elastischen Scheiben, die über einen Steg miteinander verbunden sind, es gibt unterschiedliche Modelle und Größen. Die eine Scheibe wird durch das PFO hindurch auf die linke Seite der Vorhofscheidewand hindurchgeführt, die andere Scheibe wird auf die rechte Seite der Wand platziert. Der kurze Verbindungssteg liegt dabei zwischen den beiden Scheiben. Das Schirmchen wird in den folgenden Wochen von körpereigenem Bindegewebe überzogen und damit in die Vorhofscheidewand „eingebaut“. Um die Zeit bis zum Einheilen in den Körper zu überbrücken, müssen für 6 bis 12 Monate Aspirin und zusätzlich für 1 bis 3 Monate Monate Gerinnungshämmer eingenommen werden. Diese werden nach dem Zeitraum in Rücksprache mit dem behandelnden Arzt abgesetzt.
Beide Medikamente sollen verhindern, dass sich auf dem Fremdkörper Blutgerinnsel ansammeln. Ist das Schirmchen einmal eingeheilt, besteht diese Gefahr nicht mehr. Wichtig ist eine Nachkontrolle mittels Ultraschall nach 6 Monaten.
Für ein Jahr nach dem Eingriff muss eine Endokarditisprohylaxe (Vorbeugung der Entzündung von Herzklappen und Herzinnenhäuten) erfolgen. Das ist eine einmalige Gabe eines Antibiotikums z.B. vor zahnärztlichen Eingriffen mit abzusehender Verletzung des Zahnfleisches oder vor ärztlichen Eingriffen im Nasen-Rachen-Raum, bei denen es zu Blutungen kommt. Da er hierbei zu einem Einschwemmen von Bakterien in die Blutbahn kommen kann, verhindert die einmalige Antibiotikumgabe eine Entzündung der Herzhäute und -klappen.
IST EIN PFO GEFÄHRLICH?
Normalerweise verursacht ein PFO kaum Probleme, so dass es nur selten schon in der Kindheit behandelt werden muss. Mit zunehmendem Alter können sich jedoch leichte Symptome (Kurzatmigkeit) oder auch schwerwiegendere Symptome (Migräne) entwickeln. Allerdings ist das PFO ist ein Risikofaktor für einen Schlaganfall.
WARUM KANN EIN PFO ZU EINEM SCHLAGANFALL FÜHREN?
Bei einem offenen Foramen ovale kann sauerstoffarmes Blut aus dem rechten Vorhof direkt über die linke Herzhälfte in den Körperkreislauf, und damit ins Gehirn gelangen und dort einen Schlaganfall auslösen. Die Lunge reichert das Blut nicht nur mit Sauerstoff an, sondern dient auch als Filter. Im normalen Herzen (ohne PFO) würde ein kleines Blutgerinnsel im Körper von der Lunge herausgefiltert und gestoppt werden. Bei einem Herzen mit PFO könnte das Gerinnsel jedoch von der rechten Herzseite in die linke Herzseite und von dort direkt in den Blutstrom gelangen, möglicherweise das Gehirn erreichen und einen Schlaganfall auslösen.
WELCHE SYMPTOME WEISEN AUF EIN PFO HIN?
Die Schwere der Symptome hängt meistens von der Größe des PFO ab. Viele PFOs verursachen keinerlei Symptome und bleiben unerkannt. Manchmal gelangt so viel Blut durch das PFO, dass das Herz intensiver arbeiten muss, um den Körper mit sauerstoffreichem Blut zu versorgen; dies wiederum führt beispielsweise zu Müdigkeit, Kopfschmerzen und Herzinsuffizienz beim Patienten.
Risiko Vorhofflimmern
WAS IST VORHOFFLIMMERN?
Das Vorhofflimmern ist eine gefährliche Rhythmusstörung des Herzens und verantwortlich für viele Schlaganfälle. Beim Vorhofflimmern schlägt das Herz anhaltend unregelmäßig und oft schnell, dass es weniger Blut in den Körper pumpt.
Bei Vorhofflimmern sind die Pausen zwischen den Herzschlägen ganz unterschiedlich lang.
Sie können Vorhofflimmern durch regelmäßiges Pulstasten selbst feststellen. Dazu braucht es zunächst keine ärztliche Unterstützung. Wichtig ist, immer mal wieder den Puls zu tasten. Legen Sie dabei zwei Fingerspitzen mit leichtem Druck auf das pulsierende Blutgefäß an der Innenseite (Daumenseite) des Handgelenks und spüren Sie eine Minute lang Ihren Herzrhythmus. Ist der Pulsschlag regelmäßig? Wenn nicht, sollten Sie unverzüglich eine Arztpraxis oder ein Krankenhaus aufsuchen. Ungefährlich sind gelegentlich auftretende, harmlose Stolperer oder Extraschläge (Extrasystolen) des Herzens.
WIE GEFÄHRLICH IST VORHOFFLIMMERN?
Bei Vorhofflimmern können im Herzen Blutgerinnsel entstehen, die mit dem Blutstrom in den Körperkreislauf gelangen. Arterien, die das Gehirn mit Blut versorgen, können hierdurch verstopft werden. Man spricht dann von einer Thromboembolie, die einen Hirninfarkt, d.h. einen Schlaganfall durch einen Gefäßverschluss, verursachen kann.
In Deutschland leben fast 2 Millionen Menschen mit Vorhofflimmern. Pro Jahr kommt es bei 40.000 bis 50.000 von ihnen zu einem Schlaganfall. Vorhofflimmern tritt oft unbemerkt, d.h. ohne Beschwerden auf. Deshalb wird es oft wie bei einem Schlaganfall zu spät erkannt und behandelt.
Da Vorhofflimmern oft nur über Stunden oder Tage auftritt, entzieht es sich leicht der Diagnose. Deshalb ist es wichtig, dass Sie selbst lernen, Ihren Puls zu beobachten, auch wenn Sie keine Beschwerden haben.
Die Behandlung des Vorhofflimmerns erfolgt meist mit Medikamenten, die die Bildung von Blutgerinnseln hemmen. Umgangssprachlich werden diese auch Blutverdünner genannt. Hier bestehen bei den Patientinnen und Patienten oft massive aber unbegründete Vorbehalte. Lassen Sie sich daher ärztlich beraten, um Ihre Bedenken auszuräumen.
WAS SIND AUSLÖSER FÜR VORHOFFLIMMERN?
Für die Entstehung von Vorhofflimmern gibt es keine einheitliche Ursache.
Man unterscheidet zwischen valvulärem und nicht-valvulärem Vorhofflimmern. Der Begriff Valvula stammt aus dem Lateinischen und bedeutet "kleine Klappe".
Beim valvulären Vorhofflimmern durch Erweiterung der Vorhöfe sind Erkrankungen an den Herzklappen verantwortlich. Das betrifft vor allem die Mitralklappe, aber auch die Aortenklappe und seltener die Trikuspidalklappe.
Beim nicht-valvulären Vorhofflimmern spielen unterschiedliche Risikofaktoren eine Rolle, die wir auch bei anderen Herz-Kreislauf-Erkrankungen finden. Neben dem schon angesprochenen Alter besonders der Bluthochdruck, aber auch Diabetes mellitus, Übergewicht und die sogenannte koronare Herzkrankheit, d.h. die Verengung der Herzkranzgefäße. Somit beinhaltet die Therapie des Vorhofflimmerns auch die Diagnostik und Behandlung dieser kardialen Risikofaktoren.
WELCHE SYMPTOME HAT MAN BEI VORHOFFLIMMERN?
Betroffene spüren meist ein plötzlich einsetzendes Herzstolpern, wenn Vorhofflimmern anfallsartig auftritt, und haben das Gefühl, das Herz würde „bis zum Hals” schlagen. Schwindel, ein Druckgefühl in der Brust, Atemnot oder Schweißausbrüche begleiten diesen Eindruck.
Diese Symptome sind oft mit einem Angstgefühl verbunden und entstehen dadurch, dass anfallsartiges Vorhofflimmern meist mit einem erheblich schnelleren Herzschlag verbunden ist, was als “Herzrasen” empfunden wird.
Bei länger anhaltendem Vorhofflimmern bemerken die Betroffenen oft nur wenige oder geringe Symptome wie Herzstolpern oder Leistungsminderung. Hierbei wird die Rhythmusstörung nur während einer ärztlichen Untersuchung durch das Fühlen des Pulses und beim Schreiben einer Herzstromkurve (Elektrokardiogramm, EKG) endgültig diagnostiziert.

Vorhofflimmern: Schlaganfall durch Medikamente oder Eingriff verhindern
Vorhofflimmern ist eine verbreitete Herzrhythmusstörung, die Schlaganfälle begünstigt.
WAS BEDEUTET VORHOFOHR BZW. LAA IN DER MEDIZIN?
Vorhofohren sind Ausstülpungen des rechten und linken Herzvorhofs.
Diese Vorhofohren, auch Herzohren genannt, sind schlauchförmige, mit den Herzvorhöfen (Atrien) verbundene taschenförmige Ausstülpungen. Man unterscheidet zwischen rechtem Herzohr (Auricula cordis dextra) und linkem Herzohr (Auricula cordis sinistra). Im Englischen spricht man von "right atrial appendage" (RAA) und "left atrial appendage" (LAA).
WAS IST DAS LINKE VORHOFOHR (LAA)?
Das linke Herzohr (Left Atrial Appendage, kurz LAA) ist eine Muskeltasche, die mit dem linken Vorhof des Herzens verbunden ist. Das LAA ist ein normaler Bestandteil der Anatomie des Herzens und verursacht normalerweise keine Probleme. Die Herzohrtasche stellt jedoch eine Hauptquelle für die Bildung von Blutgerinnseln bei Patienten, die an Vorhofflimmern leiden, dar. Vorhofflimmern ist der größte Risikofaktor für die Bildung von Blutgerinnseln, die den Blutfluss zum Gehirn blockieren und einen Schlaganfall auslösen können. Ein Schlaganfall kann zu zeitweiligen oder dauerhaften Hirn- oder Organschäden führen.
WELCHER ZUSAMMENHANG BESTEHT ZWISCHEN DEM LINKEN HERZOHR UND EINEM SCHLAGANFALL BEI PATIENTEN MIT VORHOFFLIMMERN?
Liegt Vorhofflimmern vor, sendet der Sinusknoten unregelmäßige elektrische Impulse. Es entsteht ein Fibrillieren oder Zittern (Flimmern) der Vorhöfe. Die Folge ist ein unregelmäßiger und häufig schneller Herzschlag. Das Blut wird nicht mehr im selben Rhythmus durch das Herz gepumpt. Der unregelmäßige Herzschlag kann zu verringertem Blutfluss, Herzklopfen und Kurzatmigkeit führen. Aufgrund des Druckverlustes durch das Vorhofflimmern bleibt das Blut länger in den Vorhöfen stehen und so können sich Blutgerinnsel bilden und im angrenzenden Vorhofohr einlagern.
Wenn sich der Herzrhythmus normalisiert, können diese Blutgerinnsel vom linken Herzohr in den linken Vorhof und von dort in den sauerstoffreichen Blutstrom gelangen. Beim gesunden Herzen fließt sauerstoffreiches Blut vom linken Vorhof in den linken Ventrikel und wird dann in den Körper gepumpt. Wenn Blutgerinnsel in den Körper gepumpt werden, können sie den Fluss von sauerstoffreichem Blut zum Gehirn blockieren und schließlich zu einem Schlaganfall führen.
Die Häufigkeit von Vorhofflimmern nimmt mit dem Alter zu. Bei ca. 4 % der Personen im Alter von 60 Jahren und älter sowie bei ca. 9 % der Personen im Alter von 80 Jahren und älter tritt Vorhofflimmern auf. Bei Patienten mit nicht-rheumatischem und nicht von einer Herzklappe ausgehendem Vorhofflimmern finden sich mehr als 90 % der Blutgerinnsel im linken Herzohr.
Aktuelle Untersuchungen lassen darauf schließen, dass der interventionelle Verschluss des linken Herzohrs das Risiko von Komplikationen im Zusammenhang mit Blutgerinnseln, die durch Vorhofflimmern entstehen, effektiv reduziert.
Therapiemöglichkeiten
Es gibt verschiedene Therapiemöglichkeiten bei Vorhofflimmern zur Schlaganfallprohylaxe.
- Stiftung Deutsche Schlaganfall-Hilfe
9-GE-5-16325-02 06-2025



